|
|
|
|
|
|
|
|
|
|
|
|
|
|
Viroactiv® - HPV test
|
|
|
|
• je systém pre imunocytochemický
dôkaz aktívnej HPV infekcie, postavený na monoklonálnych protilátkach. Systém je použiteľný na väčšine bežných preparátov
(napr. natívnych, alebo už ofarbené PAP stery, monolayer preparáty).
|
|
|
V ponuke sú 3 typy testov:
|
|
|
|
1. Screening Kit
- rozpozná všetky známe HPV sérotypy (okrem typov 1; 40 a 63)
2. High Risk Kit
- rozpozná 8 najčastejších vysoko rizikových HPV sérotypov, zodpovedných za vznik karcinómu deložného hrdla (typy 16; 18; 33; 35; 39; 45; 56; 58)
2. Combi Kit
– obsahuje Screening Kit + High Risk Kit
|
|
|
Zhrnutie:
|
|
|
|
Vyššie uvedená metóda je rýchla, jednoduchá a cenovo dostupná.
|
|
|
Úvod:
|
|
|
|
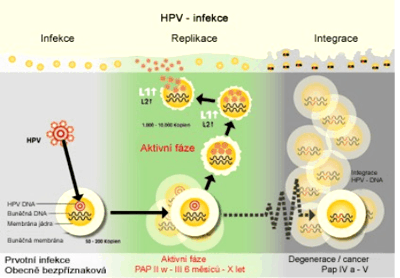
Infekcia epitelovej bunky ľudským papiloma vírom (HPV) vysoko rizikového typu (
hr) je predpokladom pre rozvinutie rakoviny deložného hrdla [1]. Aj keď je možné infekčnú léziu detegovať cytologickým sterom už niekoľko rokov pred invazívnou
skvamóznou rakovinou, neexistujú žiadne reprodukovateľné morfologické kritéria pre odhad, či lézia nízkeho stupňa zmizne alebo bude gradovať do rakoviny.
Detekcia hr HPV-DNA
z takejto lézie naznačuje, že žena je vystavená zvýšenému riziku rakoviny deložného hrdla, nejedná sa však o samostatnú procedúru pre hodnotenie rizika: až 59 % skvamóznych intraepitelových lézií nízkeho stupňa (CIN nízkeho stupňa) sú DNA pozitívne [2], väčšina z nich javí známky spontánnej regresie v priebehu následnej liečby, kedy mizne vírový génom. Mali by sa teda spoločne vyhodnocovať
hr HPV DNA a aj morfologická progresia CIN, aby sa vytipovali pacientky vyžadujúce liečbu.
|
|
|
|
 |
|
|
|
Materiál a
metódy
Pacientky a rozvrhnutie štúdie
|
|
|
|
Zo súboru Cytologického laboratória v Einbecku (SRN) boli prevzaté rutinne zafarbené
preparáty zo 100 lézií s miernou alebo strednou dyspláziou. U priebežne pridávaných steroch (1997-1999), pochádzali zo vzoriek, u ktorých bola najskôr pomocou Hybrid
Capture (Digene Inc., USA) zistená pozitívna hr HPV DNA, boli znovu vyhodnotené údaje o následnej starostlivosti a boli prevedené imunochemické farbenia na
HPV. Zo 100 vzoriek 16 ich muselo byť vylúčených a ďalej sa s nimi už v štúdii nepočítalo, pretože buď nedošlo ku následnej starostlivosti alebo boli zistené
nezrovnalosti v klinických záznamoch, prípadne sa jednalo o duplikované preparáty (8, 5 a 3 vzorky). Stery v rámci následnej starostlivosti boli odobrané u žien s
remisiou (pretrvávajúca absencia dysplastic-kých alebo malígnych zmien epitelových buniek) po dobu v priemere 22,8 mesiacov (rozmedzie 6 až 46 mesiacov), u pacientok s
pretrvávajúcim nálezom alebo jeho progresiou (3 a 48 pacientok) po priemernej dobe 12 mesiacov (rozmedzí 9 až 48 mesiacov) bola realizovaná konizácia. Za účelom
vyhodnotenia boli definované vekové skupiny do 25 rokov, 25-29 rokov, 30-34 rokov, 35-44 rokov a nad 45 (13, 18, 23, 17 a 13 žien). Rozdelené početnosti (histogram)
boli analyzované pomocou chí-kvadrát testu so zahrnutím všetkých vekových skupín žien vo vekovej skupine nad 25 a nad 30 rokov.
|
|
|
Imunochemická manipulácia:
|
|
|
|
U rutinne spracovaných preparátov ofarbených Papanicolaouovým farbením boli, po odkrytí
bez predchádzajúceho zafarbenia, urobené odmaskovanie antigénu v autokláve (10 minút). Boli urobené APAAP farbenia
(APAAP Detection System, DAKO GmbH, Hamburk, Nemecko) s použitím protilátky S33 namierené proti kapsidovému proteínu L1 všetkých relevantných typov HPV
(panreaktívny), namierené proti kapsidovému proteínu L1 typu HPV
[3] (Virofern Diagnostik GmbH, Wiesbaden, Nemecko). Po kontrastnom farbení hematoxylínom boli vzorky pokryté glycerínovou želatínou (Merck, Darmstadt, Nemecko) a krycím sklíčkom. Ofarbené preparáty odobrané od pacientok všetkých troch skupín boli pozorované pod svetelným mikroskopom nezávisle na HG, HS a US. Epitelové bunky s výrazne pozitívnym zafarbením jadra boli ohodnotené ako pozitívne.
|
|
|
Výsledky a diskusia:
|
|
|
|
Imunochemické analýzy protilátkou HPV L1
odhalili vzorky s malým množstvom, veľkým množstvom a s extrémne veľkým množstvom pozitívne zafarbených jadier skvamóznych epitelových buniek (12, 10 a 7 preparátov) v 29 z 84 sterov (34,5 %) (Obr. 1). Progresívna choroba nastala u 9 z 29 žien (31 %) s 2
CIN2 léziami a 7 CIN3 léziami
po konizácii; u 20 z nich (69 %) došlo ku remisii. Klinický priebeh koreloval iba s prítomnosťou, nie však množstvom alebo intenzitou zafarbenia pozitívnych jadier. Z 55 L1 negatívnych prípadov došlo u 13 (23,6 %) k remisii, zatiaľ čo 42 (76,4 %) lézií behom následnej liečby pregradovalo (3 CIN2, 38 CIN3, 1 prípad mikroinvazívneho skvamózneho bunečného karci-nómu). Rozdielnosť klinického priebehu medzi L1 pozitívnymi a L1 negatívnymi prípadmi bola štatisticky významná s odchýlkou p ? 0,001 (Obr. 1). Počet L1 pozitívnych vzoriek sa od počtu L1 negatívnych vzoriek vzhľadom k celkovému počtu vzoriek nelíšil v skupinách žien nad 25 a nad 30 rokov. Signifikantne odlišný klinický priebeh prípadov s preukázanou pozitivitou a negativitou protilátok je úplne zrejmá vo vyšších vekových skupinách (Obr. 2).
|
|
|
 |
|
|
|
Záver:
|
|
|
|
Naše údaje svedčia o tom, že mierna a stredná dysplázia cervikálnych lézií bez
imunochemicky detekovateľného HPV L1 kapsidového proteínu má v porovnaní s L1
pozitívnymi prípadmi signifikantne pravdepodobnejšiu progresiu. Nedostatok detekovateľného HPV
antigénu má s najväčšou pravdepodobnosťou príčinu v nízkej proteínovej syntéze pod prahom citlivosti imunochemického testu. Nakoľko L1
je rovnako najvýznamnejším cieľom bunečnej imunitnej reakcie [4], môže jej chybná translácia viesť ku neúčinnému ničeniu infikovaných buniek a k rozvinutiu integrácie vírovej
DNA
do hostiteľského genómu a ku transformácii nezrelých epitelových buniek [5]. Náchylnosť ku karcinómu deložného hrdla môžu zvyšovať aj ďalšie faktory na strane hostiteľky, ako sú napríklad lokusy
HLA triedy II [6]. Nález zníženej pozitivity HPV16
kapsidových protilátok v séru u pacientok s rakovinou deložného hrdla znamená zlú prognózu, a rovnako svedčí o dôležitosti špecifickej humorálnej imunity [7]. Imunochemickou detekciou L1 kapsidu rutinným Pap sterom by teda bolo možné zisťovať lokálne indukovanú obranyschopnosť proti infekcii cervikálnych buniek HPV vírom a získavať tak prognostické informácie o raných dysplastických léziach, a hlavne o léziach so známou, vysoko rizikovou infekciou
HPV vírom.
|
|